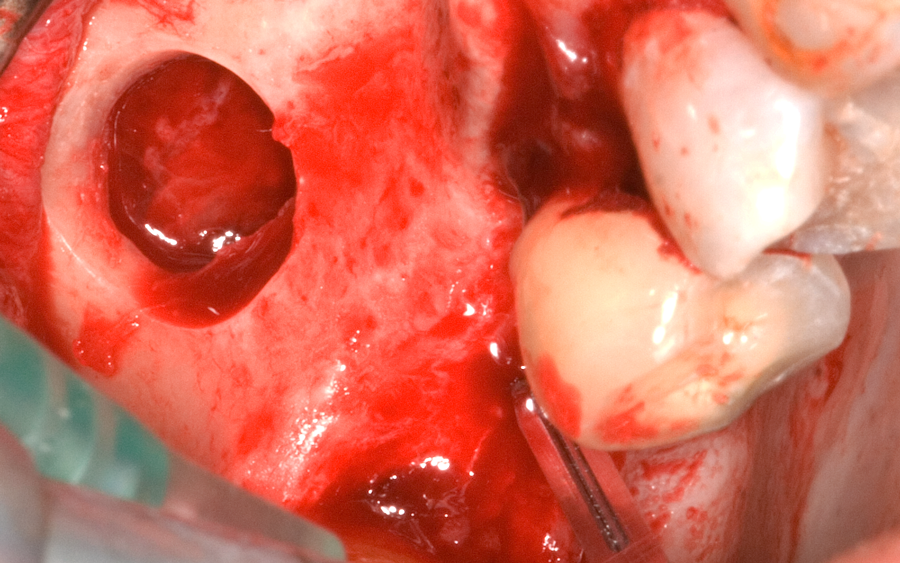
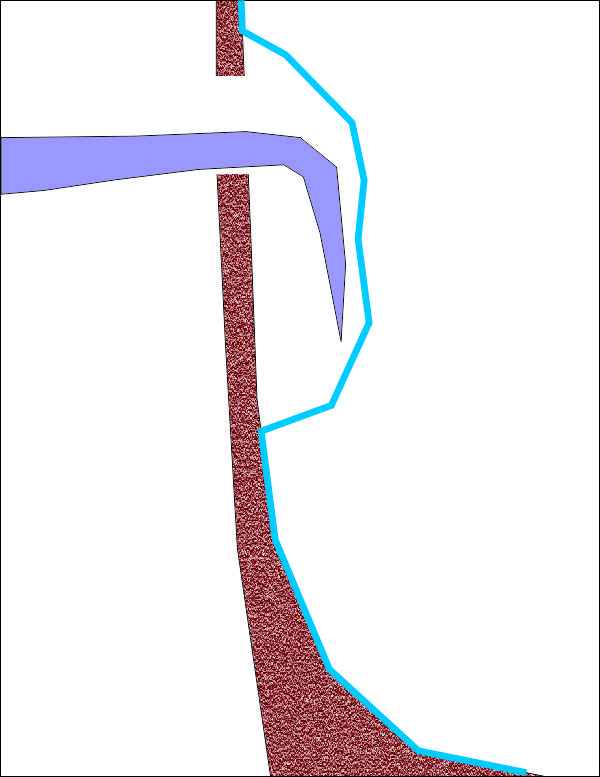
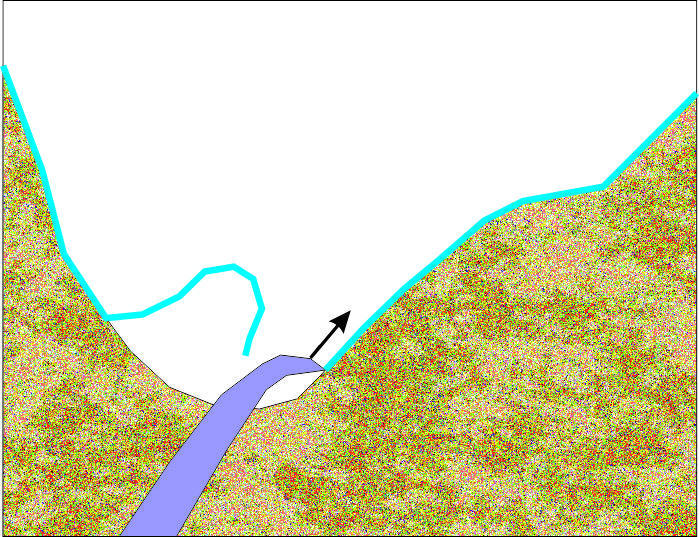
Схема на отпрепарирането на синусната лигавица без опасност от перфорации. Необходимо е инструментът (кюрета за синусна лигавица) да се придържа в плътен контакт с костта. Тогава дори и при наличие на фибрози и плътни сраствания повдигането е безпроблемно - възможно е да се освободи толкова пространство, колкото е необходимо.
При непознаване на техниката на отпрепариране на синусната лигавица винаги е възможно да се получат перфорации. Това се получава при навлизане с инструмента в кухината на максиларния синус с отпрепариращата част напред, без инструментът да е контакт с костната стена на синуса. Работната част на кюретите за повдигане на синусна лигавица е заоблена и служи за оказване на натиск върху лигавицата на широка площ - по този начин лигавицата не се разкъсва. Страничните части на кюретата обаче са заострени - с тях се отлепва лигавицата от стените на синусната кухина. Така Шнайдеровата мембрана може да се отпрепарира на огромна площ - практически в областта на целия синусов под и до голяма степен от страничните стени, при което горночелюстният синус да намали значително обема си.
Все пак при наличието на достатъчно клиничен опит всеки имплантолог рано или късно се научава да отпрепарира Шнайдеровата мембрана без разкъсвания. По литературни данни обаче дори и най-опитните хирурзи предизвикват перфорации в минимален брой случаи - причините за това са основно две и едната от тях е показана на горната схема. Наличието на неравности и прегради (септи) в областта на синусовия под е предразполагащ фактор за разкъсвания на лигавицата. Отпрепариращият инструмент се движи по костните тъкани, изкачва се по септата и изведнъж се озовава в празно пространство - при което неговата заострена част разкъсва лигавицата и се формира перфорация. Това налага при първоначалното откриване на септи на диагностичната рентгенография да се изготви съответният оперативен план - най-добър ефект има трепанацията на синусната стена на две места, медиално и дистално на септата, при което Шнайдеровата мембрана се отпрепарира двустранно и обикновено разкъсвания няма. Проблемът е че понякога далеч не всички неравности и костни преградки се откриват на рентгенографията; още по-трудна е точната им локализация. При предоперативните компютърни томографии точността на планиране рязко се подобрява, тъй като всички неравности се виждат доста по-ясно.
Друг предразполагащ фактор за разкъсвания на синусовата лигавица са тънките и късливи меки тъкани - подобно на биотипа на зъбния венец, и при Шнайдеровата мембрана се говори за тънък и дебел биотип. Няма надежден метод, по който да се определи типа на синусовата лигавица предоперативно - единствено е възможно да се изказват предположения. Така например при жени и при по-слаби пациенти се очаква синусната лигавица да бъде с по-малка дебелина. При пушачи в някои случаи лигавицата е много тънка, докато при други - силно хипертрофична, плътна и фиброзна и съответно се разкъсва много трудно. При най-тънкия биотип отпрепарирането се превръща в нещо кошмарно, особено за по-неопитен оператор - още с първото докосване лигавицата буквано се разпада на много фрагменти с различна форма. Много излседователи оприличават този биотип на повърхностния слой на кожата, който се бели през лятото след слънчеви изгаряния - нежна и силно къслива субстанция.
Перфорация на лигавицата на горночелюстния синус, получена в момента на докосването на лигавицата от инструмента. Изключително тънък биотип, който затруднява в голяма степен работата на хирурга. Вижда се малка артерия, която заобикаля зоната на перфорацията. Според много публикации в специализираната литература тази артерия може да бъде източник на значително по обем кървене, но според наблюденията на нашия екип подобни твърдения са силно преувеличени. Обливането на разкъсаната артерия за няколко секунди със студен физиологичен серум от имплантологичния юнит води до вазоспазъм и кръвоизливът спира. Разкъсването на лигавицата обаче остава и изисква съответните мерки за избягване на усложненията в бъдеще. За щастие най-тънкият биотип на синусната лигавица се среща рядко - според наблюденията на нашия екип при едва 3 - 4 % от всички хора.
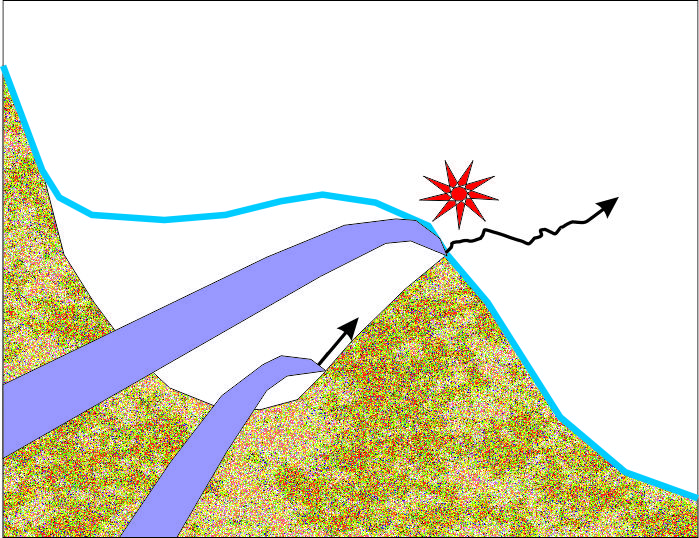
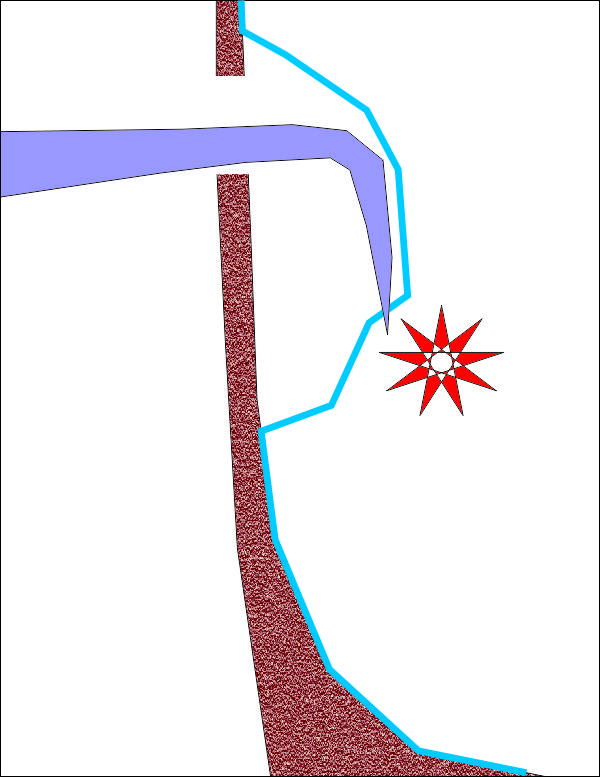
При неподходящо разположение на трепанацията на синусната стена също се стига до разкъсвания на лигавицата. На горната схема е показано какво се случва при прекалено високо разположен трепанационен отвор - дори и най-дългата кюрета няма достъп до синусовия под и лигавицата се разкъсва. При много голям клиничен опит на оператора и добра ориентация в триизмерното пространство е възможно да не се получи перфорация, но отпрепарирането е силно затруднено.
Кюретата достига до едно положение, при което проникване в каудална посока не е възможно - работната част е прекалено къса. При това положение операторът се опитва да отдели лигавицата от пода на синуса, което се получава най-сигурно и лесно с множество движения по костната повърхност, но инструментът задължително трябва да бъде в контакт с костта. При високо разположена трепанация и натиск навътре моментално се губи контактът с костта, при което лигавицата се разкъсва - налице е перфорация, както е показано на следната схема:
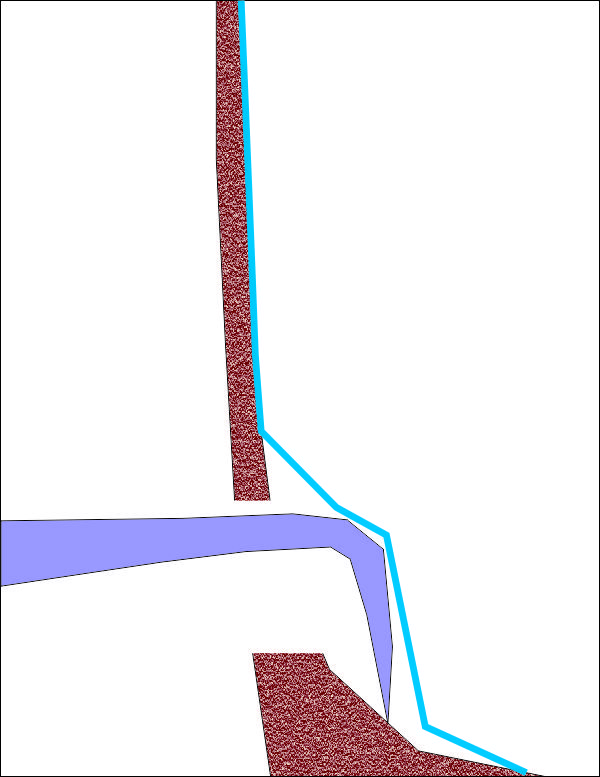
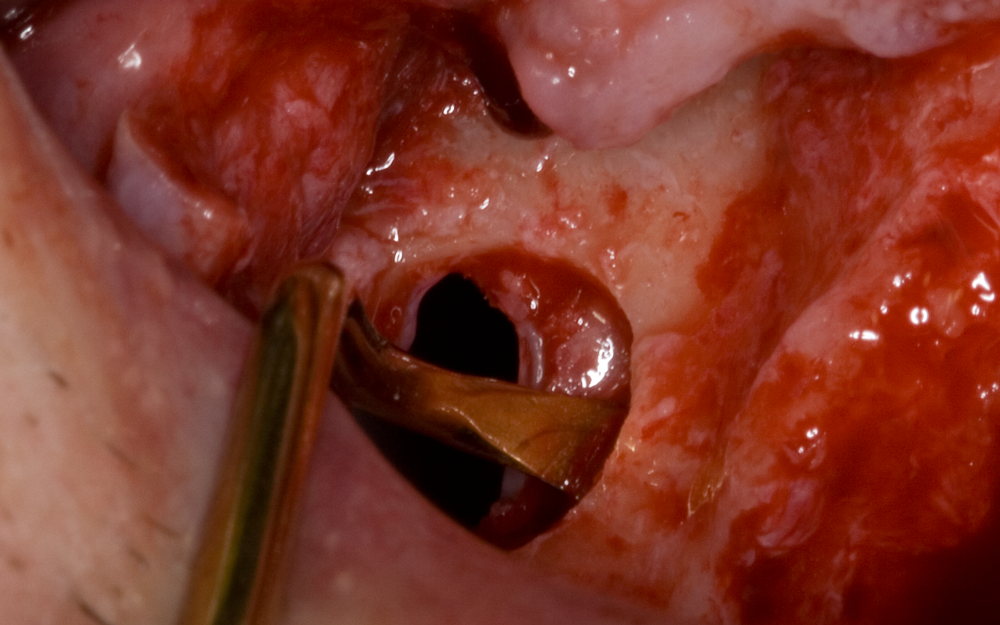
При правилно планиране и разположение на трепанационния отвор отделянето на синусната лигавица не представлява проблем. Синусната кюрета остава в плътен контакт с костната повърхност и постепенно отпрепарира Шнайдеровата мембрана - по подобен начин се отделя и муко-периосталното ламбо от костта при оперативни интервенции в денто - алвеоларната област. Видимостта е отлична и дори при наличие на сраствания и фибрози не се получават перфорации.
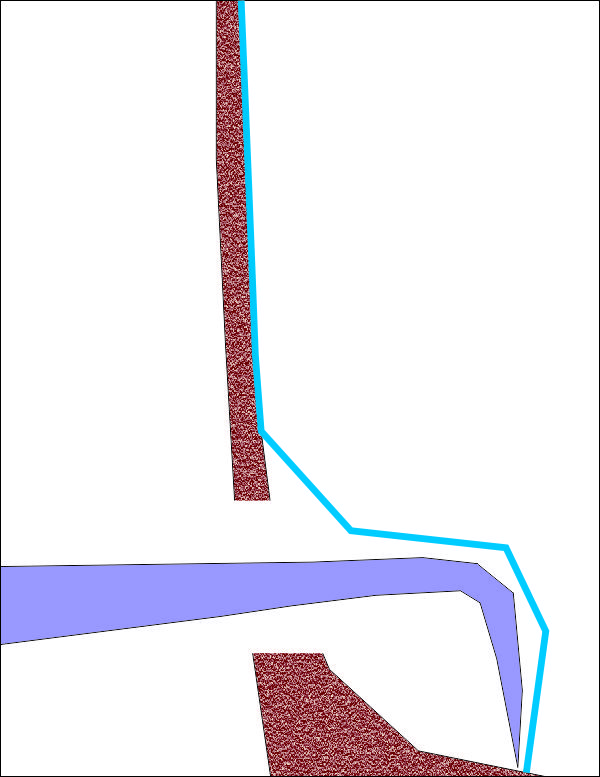
Постепенно инструментът напредва в дълбочина, при което се отваря пространство за поставяне на изкуствена кост. В много случаи се достига до медиалната синусна стена, при което инструментът започва да се плъзга нагоре и спечеленото пространство се увеличава.
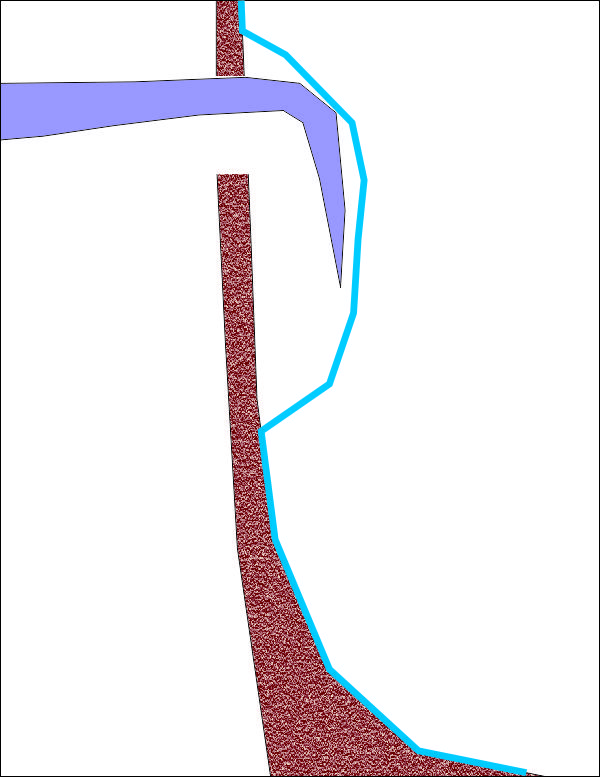
След като веднъж е разкъсана синусната лигавица, е необходимо да се предприеме нещо. В своите лекции основателят на Neobiotech д-р Хоо задава риторичния въпрос "Is this the end of the world?" За някои оператори с по-лабилна психика, основно хора от меланхоличния психологически тип (по-рядко от холеричния) това наистина се оказва краят на света - поради което и такива хора е по-добре изобщо да не се опитват да работят нещо, свързано с хирургия. Всички останали е необходимо да си изработят алгоритъм за адекватни действия при настъпване на това усложнение. И тъй като в световен мащаб вече се натрупа огромен клиничен опит относно повдигането на синусовия под, вече отдавна е доказано че дори и при най-широките перфорации на синусната лигавица може да протече бърз и безпроблемен оздравителен процес, като единственото условие за това е да се осигури добра изолация на зоната на костна пластика краниално. На горната схема е представен един надежден метод за ограничаване и дори за пълното елиминиране на перфорациите - с остра кюрета за синусна лигавица се започва отпрепариране на съседен участък от Шнайдеровата мембрана, където тя е фиксирана към синусовия под. Един значителен процент от перфорациите се получават именно в участъци, в които мембраната е все още фиксирана към синусовия под; рядко и трудно се получават разкъсвания там, където лигавицата е вече повдигната. Отлепването на лигавицата от костта води до повдигане на синусовата мембрана, при което се формират два лигавични слоя, които се припокриват и на практика перфорация вече няма - както е показано на следната схема:

Тъй като синусовият под има вдлъбната (конкавна) форма, при отпрепарирането на лигавицата и нейното повдигане краниално една и съща равнинна повърхност е необходимо да покрие реално доста по-малка площ. Получава се реално припокриване на два пласта от синусната лигавица и перфорацията реално изчезва. В този случай геометричните закономерности реално са в полза на хирурга; доста по-различна би била ситуацията в случай че се отпрепарира и мобилизира ламбо от конвексна повърхност - например от билото на алвеоларния гребен. Тогава единственият начин да се покрие дефектът е да се разтегнат тъканите, което винаги води до дехисценции и провали.

Само по себе си припокриването на два лигавични пласта в много случаи е напълно достатъчно за осигуряване на нормалния оздравителен процес на перфорацията. Още по-добър ефект обаче има изолацията с каквато и да било мембрана - колагенова или такава от концентрирани растежни фактори. Мембраната предпазва синуса от попадане на частици от изкуствена кост в него и освен това стабилизира синусовия под по чисто механичен начин. Манипулативните качества на концентрираните растежни фактори са определено по-добри от тези на колагеновата мембрана. Растежните фактори са автогенна субстанция и бързо залепват за оперативното поле, докато колагеновата мембрана има свойството да залепва предимно към инструментариума, особено след като се напои с кръв и тъканни течности. Това налага при аплицирането на колагенова мембрана да се действа бързо - за няколко секунди тя трябва да бъде адаптирана към синусната лигавица, като гладката повърхност трябва да бъде залепена към синусната мембрана, а грапавата - към костозаместващия материал в зоната на костна аугментация. При мембраните от концентрирани растежни фактори подобен проблем не съществува - дори и само да се доближат до перфорацията, те залепват моментално за Шнайдеровата мембрана и остават там плътно фиксирани. Недостатък е общо взето по-малката им устойчивост с течение на времето - те претърпяват пълна резорбция за период от 7 дни, докато колагеновата мембрана оцелява поне три седмици, а понякога и два месеца. Разбира се, комбинирането на двата типа мембрани води до комбиниране на предимствата им и същевременно до елиминиране на техните недостатъци. Възможно е да се залепи мембрана от растежни фактори към синусната лигавица и под нея да се постави колагенова мембрана. Така активните растежни фактори водят до ускоряване на процеса на епителизация - след 3 - 4 дни перфорацията оздравява, докато в същото време колагеновата мембрана стабилизира механично тъканите и осигурява изолацията на подлежащата изкуствена кост.
При идеалния случай при добро изолиране на перфорацията не би следвало по време на постоперативния период пациентът да се оплаква от кървене от носа или още повече от излизане на частици от изкуствената кост от съответната ноздра. В медицината обаче идеални случаи се срещат доста рядко - при всяка реална клинична ситуация възникват проблеми. Възможно е разместване на мембраната, при което частици от изкуствената кост да попаднат в кухината на синуса, а от там - в носната кухина и сътоветно във външната среда. Обикновено след период от няколко дни мембраната се фиксира в новото положение, започват процеси на епителизация и фиброза и отделянето на кръвни капки и частици от кост спира. Късното отделяне на подобни частици (две или три седмици постоперативно) вече е съпроводено с отделяне и на ексудат с неприятна миризма и говори за наличие на инфекция - тогава трябва да се предприемат и съответните лечебни мерки за нейното овладяване. Консервативният подход в повечето случаи спомага за овладяване на възпалението - назначаването на подходяща антибиотична терапия подтиска развитието на микроорганизмите и отделянето на ексудат спира. Инцизии следва и особено пункции следва да се избягват, освен ако не се развива тежка форма на възпалителна реакция. Лицево - челюстната област е добре кръвоснабдена и антибиотикът в комбинация със защитните способности на организма обикновено е достатъчен за овладяване на възпалителния процес.
При липса на перфорация на лигавицата е невъзможно по време на следоперативния период да се яви кървене от носа или отделяне на изкуствена кост. Ако все пак се появяват подобни оплаквания от страна на пациента, то вероятно се касае за късна перфорация на синусната лигавица - обикновено на втори или трети постоперативен ден. Попадането на изкуствената кост в носа е анатомично невъзможно при липса на перфорация, така че със сигурност е налице разкъсване на лигавицата на синуса на по-късен етап. Това може да се получи при физически натоварвания, издухване на носа или резки движения на пациента, така че всичко това следва да се избягва поне 3 - 4 дни след повдигане на пода на синуса. Смесването на частиците на костозаместващия материал с фибриново лепило рязко намалява честотата на късните перфорации - лепилото обгръща плътно тези частици и те нямат повече остри ръбове, които да разкъсат мембраната. Освен това фибринът за 24 часа се втвърдява напълно и фиксира плътно частиците една към друга и към съседната здрава кост, поради което и така наречената лепкава кост през последните години се превърна в златен стандарт за материал за костна пластика при синуслифт.
Съществуват и така наречените окултни перфорации, които се получават интраоперативно, но не се забелязват от оператора и оперативната намеса приключва нормално. Отново след 3 или 4 дни започва отделяне на кръв или изкуствена кост от носа на пациента. Тъй като горночелюстният синус е кухина с лоша видимост, труден достъп и множество вдлъбнатини и джобове, подобни окултни перфорации изобщо не са толкова редки. Обикновено те се явяват на места, които са разположени доста встрани от зоната на основната костна аугментация, така че рядко представляват значителен проблем. За избягването им се изисква внимателно оглеждане на цялото оперативно поле и особено на неговата краниална граница - синусната мембрана. Използването на ендоскопска апаратура силно подобрява диагностиката на окултните перфорации, но далеч не всяка дентална клиника разполага с необходимата апаратура за извършване на ендоскопия на синусите.
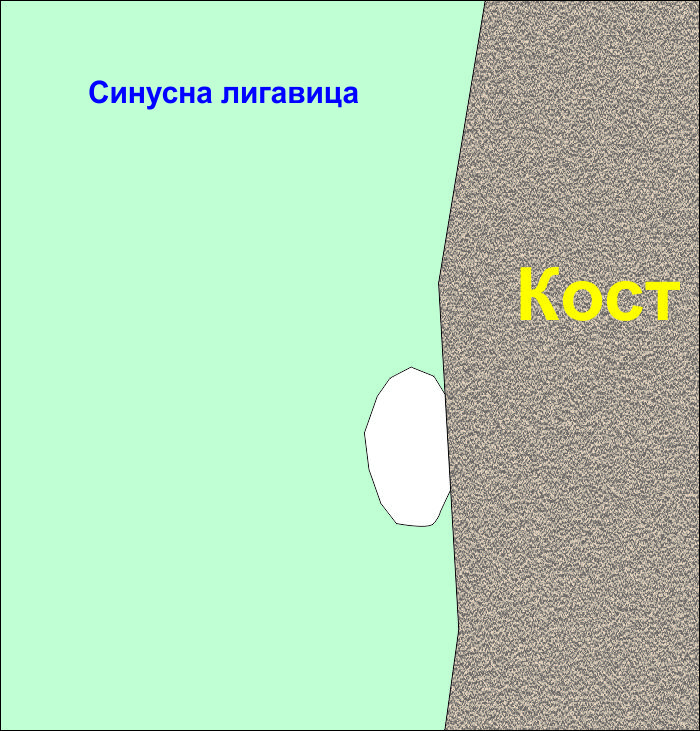
Почти всички перфорации на синусната лигавица се получават в контактната зона между лигавицата на синуса и неговата костна стена или под. Изключително рядко, при невнимателна работа или при липса на клиничен опит от страна на оператора е възможно да се перфорира лигавицата във вече отделена област. Съществува начин при наличие на перфорация да се отпрепарира лигавицата така че зоната на разкъсването да се намали или да се затвори напълно - необходимо е единствено отпрепариращият инструмент да бъде в непрекъснат контакт с костната стена на синуса.
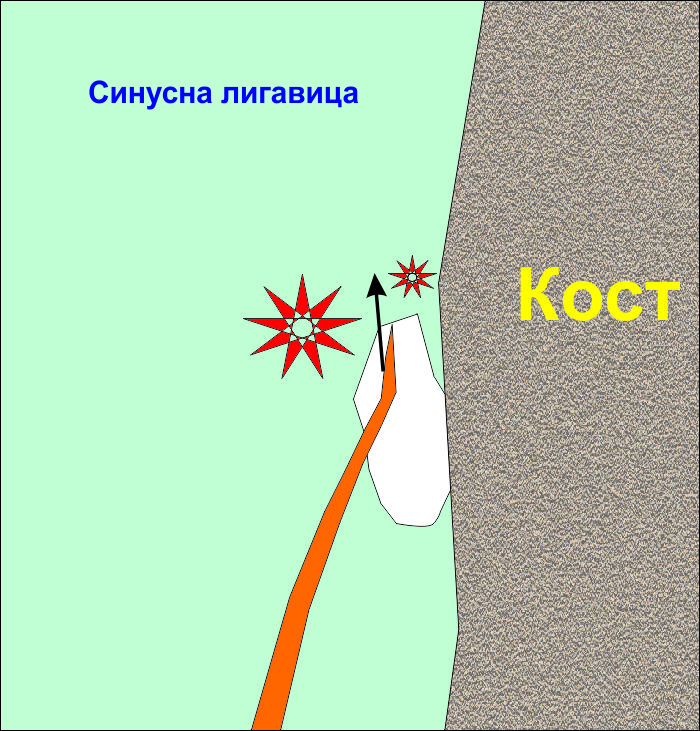
Загубата на контакт с костната тъкан води до разширяване на перфорацията поради разкъсване на съседни участъци от лигавицата
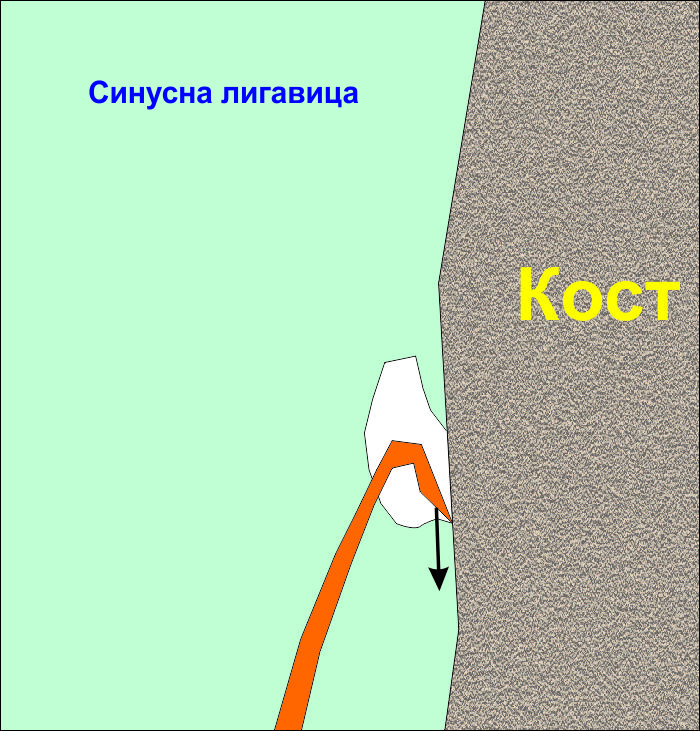
При първоначалното диагностициране на перфорацията се започва отпрепариране на лигавицата в различни посоки - краниално и каудално, медиално и дистално от рисковата зона
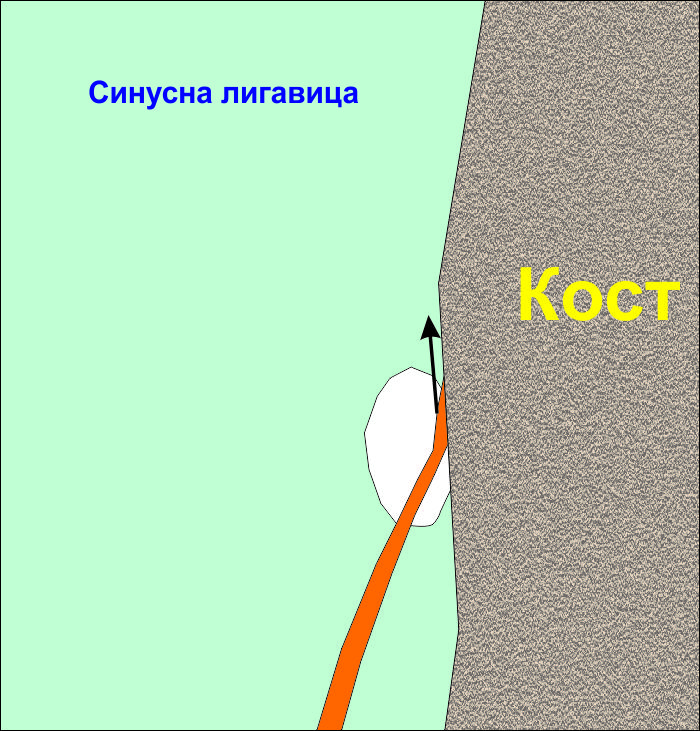
Отделя се Шнайдеровата мембрана от съседни участъци, при което дефектът се стеснява
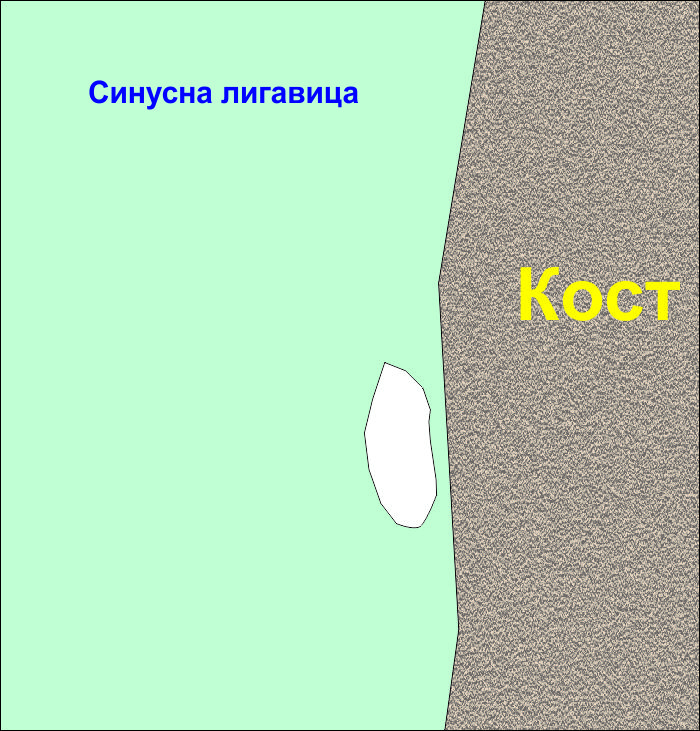
Ключов момент е отделянето на всички съседни участъци по отношение на дефекта от костната тъкан - тогава рискът от увеличаване на площта на перфорацията разко намалява
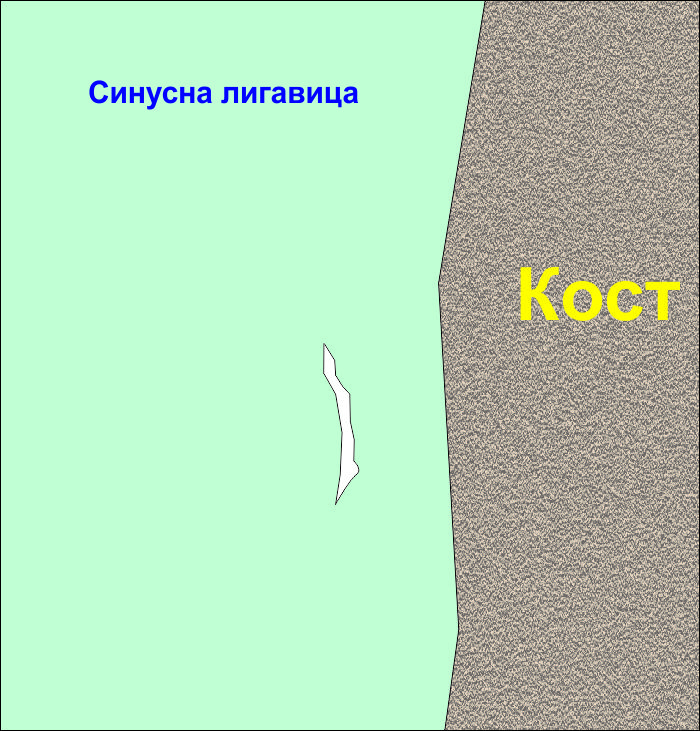
При последващото отпрепариране на лигавицата зоната на дефекта се стеснява още повече, тъй като костните стени са конкавни (вдлъбнати)
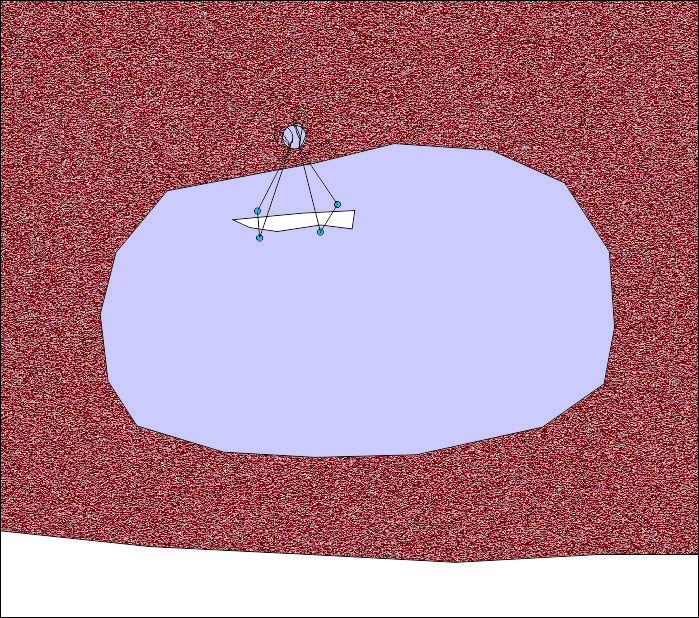
Зашиването на синусната лигавица е възможно в редки случаи. Оперативният достъп е труден, тъй като перфорацията почти винаги е разположена дълбоко в синусната кухина. Това налага отнемането на допълнителен костен обем, за да може иглодържателят да проникне до зоната на перфорацията - нещо, което вреди много повече на пациента, отколкото оставянето на незашита перфорация. Освен това синусната лигавица е изключително къслива и обикновено всеки опит за поставяне на конци води единствено до увеличаване на площта на дефекта. Възможно е защиване с изключително фин шевен материал - 7/0, 8/0, дори 9/0, но само при осигурен добър достъп и видимост. Разработени са методи като този на схемата горе - пробиване на костен отвор краниално от мястото на перфорацията и пришиване на конците допълнително към отвора. Така се осигурява фиксация на меките тъкани към една по-стабилна основа, но техническото изпълнение на метода също не е лесно. Възможно е да се използва колагенова мембрана, която да се фиксира към костната стена над перфорацията с резорбируеми пинове - това осигурява още по-добър постоперативен резултат; ако се фиксира мембраната и към медиалната синусна стена, ще се формира буквално нова краниална основа на зоната на костна пластика, но техническото изпълнение на подобна фиксация е още по-трудно. Медиалната синусна стена е разположена на голяма дълбочина и нейното разпробиване с последващата адаптация на мембраната е изстинско предизвикателство дори и за опитни хирурзи.
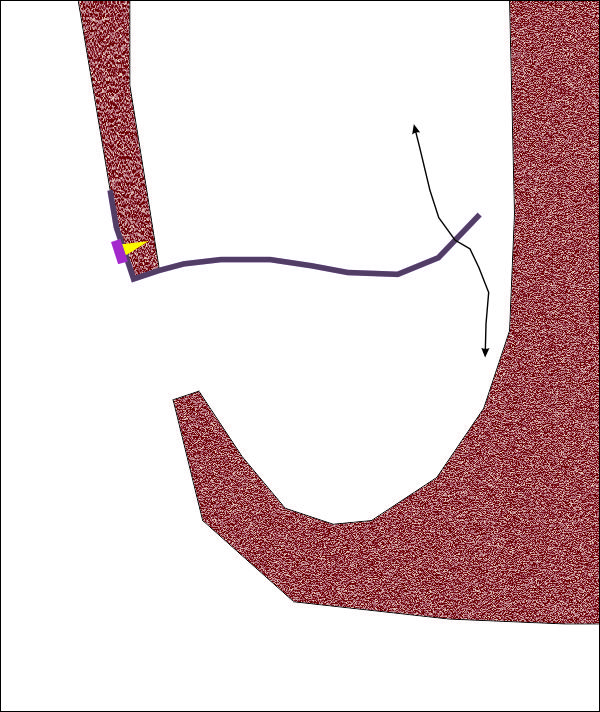
Фиксация на колагеновата мембрана с единичен резорбируем винт или пин към костната стена на синуса над трепанационния отвор. Медиалният фрагмент на мембраната е свободен и се развява из кухината на максиларния синус; при правилно изпълнение на метода обаче подвижността на мембраната далеч не е толкова голяма. Краниално върху нея се разстила синусната лигавица, която на тази схема не е представена, а каудално пространството се изпълва с изкуствена кост. По този начин колагеновата мембрана е фиксирана двустранно и донякъде има осигурена първична стабилност. Известно е че първичната стабилност има ключово значение за протичането на нормален оздравителен процес във всяка една област на тялото.
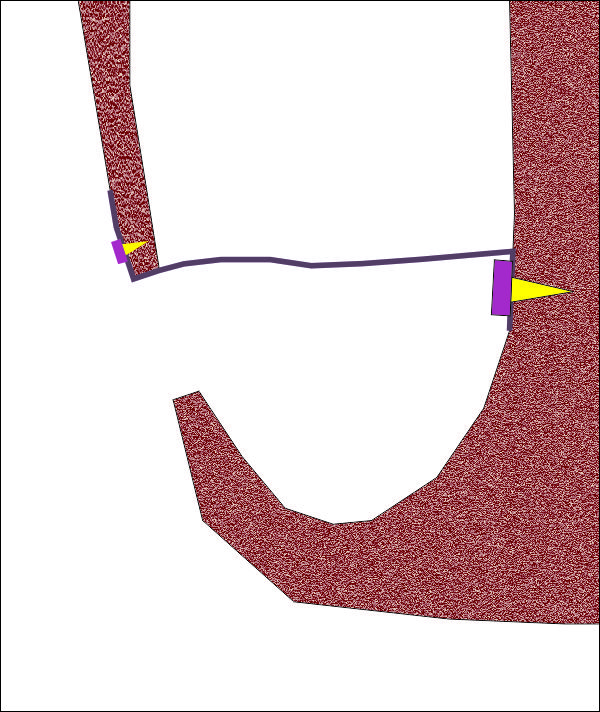
Очевидно обаче фиксацията и сътоветно първичната стабилност са доста по-добри при поставяне на допълнителен пин в областта на медиалната синусна стена - която всъщност е граница между носната и синусната кухина. Тогава вече има плътно формирана граница и между зоната на костна пластика и кухината на максиларния синус, която трябва да остане свободна от чужди тела.
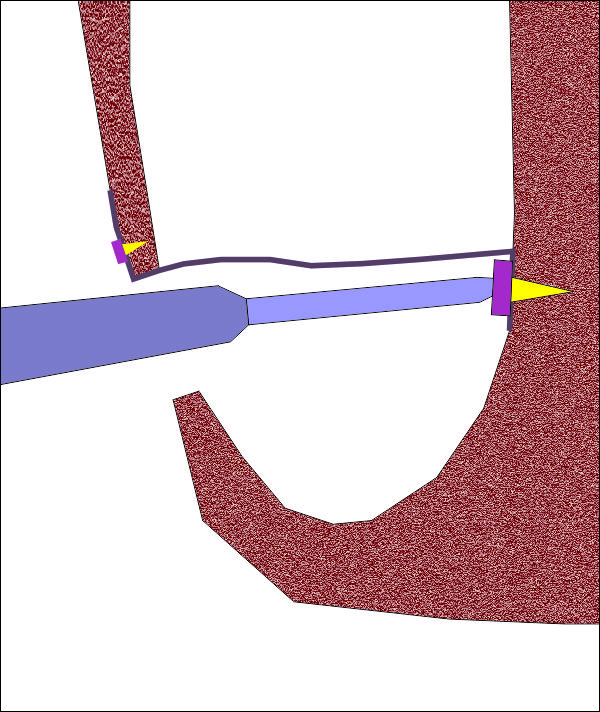
Достъпът за фиксация на медиалния пин е труден и изисква добра ориентация в триизмерното пространство. Възможно е да се използват метални винтове или пинове, но в бъдеще оперативното поле не подлежи на ревизия, така че няма да има начин да се премахнат тези фиксиращи елементи. Това важи с особена сила за медиалната синусна стена, тъй като при правилно проведена оперативна интервенция тя остава покрита с плътна костна маса и хирургът няма да има достъп до винта. В областта на латералната стена при необходимост от повдигане на муко-периостално ламбо след време фиксиращият елемент би могъл да бъде отстранен - например на етапа на разкриване на имплантите. По отношение на мембраната - удачни са единствено резорбируемите мембрани; при употребата на нерезорбируеми мембрани се получават реакции тип чуждо тяло, тъй като мембраната остава трайно фиксирана в организма и рано или късно започва да се фрагментира. Все още колагеновите мембрани се използват най-много при изолирането на синусни перфорации по този метод.
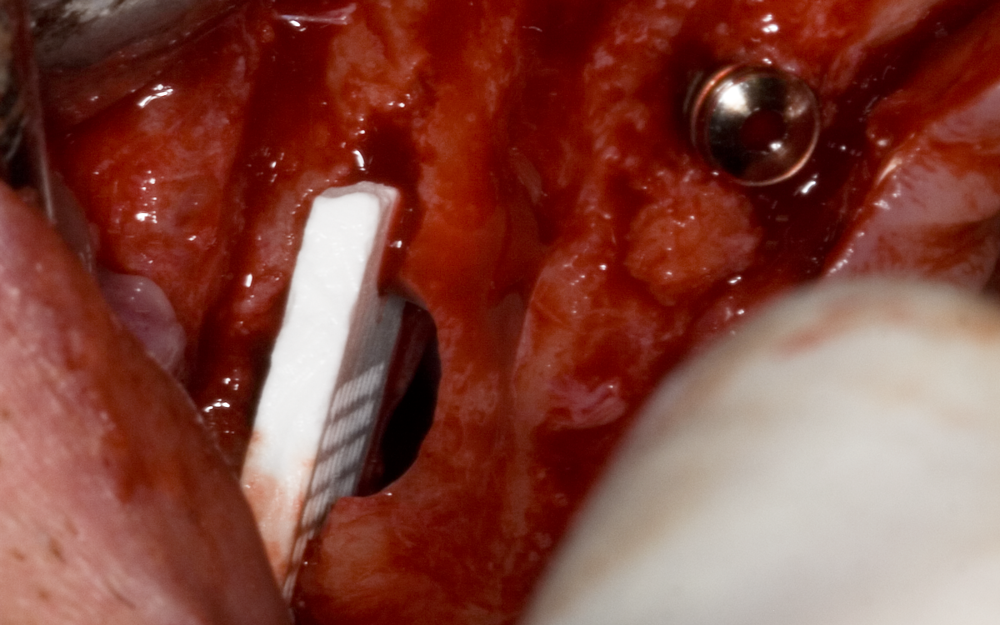
Най-доброто средство за покриване на перфорациите на синусната лигавица - пластинка от бета - трикалциев фосфат, която се предлага на българския пазар от френския производител Kasios. Материалът е резорбируем и постепенно се замества от здрава автогенна кост, но този процес отнема много време. Според данни на производителя след от минералната субстанция се откриват дори и 10 - 12 години след нейното поставяне. Според клиничния опит на нашия екип дори и след по-дълъг период от време пластината е трайно фиксирана и запазва своята цялост - което не може да се отчете непременно като недостатък, тъй като около нея се формира здрава и плътна костна тъкан и с течение на времето костната плътност само се увеличава.

Фиксация на пластинката от бета - трикалциев фосфат в областта на пода на синуса. Пластинката представлява една ригидна равнина и за нея с пълна сила са валидни принципите на Евклидовата геометрия - според които всяка една равнина се определя от три точки в триизмерното пространство. Това означава че е достатъчно да се намерят три допирни точки на пластината до стените на максиларния синус, за да се осигури нейната добра фиксация и съответно добра първична стабилност. Тъй като синусната кухина на напречен срез има форма на неправилен многоъгълник, обикновено се намират доста повече от три опорни точки за фиксиране на пластината. В областта на синусните стени се откриват различни гребени, издутини и вдлъбнатини, в областта на които пластината се заклинва и не се движи повече. Това осигурява отлични условия за костна регенерация - оперативното поле е обградено отвсякъде от костни стени и единствено в краниална посока стената е от бета - трикалциев фосфат - материал, който по своята структура и химичен състав силно наподобява човешката кост.

Дори и при най-обширните разкъсвания на синусната лигавица е възможно да се осигури адекватна изолация на зоната на костна аугментация с помощта на подобни пластини. Разкъсаната Шнайдерова мембрана просто се разстила върху пластината и организмът осъществява всичко останало. Благодарение на добрите възможности за регенерация на цялата лицево - челюстна област оздравителният процес е бърз и безпроблемен. Единствено е необходимо да се има предвид че следва да се използва само плътната област от пластината, а не перфорираната площ - през отворите на последната е възможно между частиците на изкуствената кост да навлязат микроорганизми и прашинки от околната среда.
Много производители предлагат и един продукт, който има свойствата и на колагеновата мембрана, и на пластинката от бета - трикалциев фосфат, а също и на хемостатичната гъба. Това е пластинката collagen fllece - хемостатична желатинова гъба с повишено съдържание на колаген, която е доста по-ригидна в сравнение с колагеновата мебрана. Нейната дебелина в нормално състояние около 3 - 4 милиметра; по преценка на оператора тя може да се постави в синуса с цел изолиране на перфорацията в пресовано или непресовано състояние. При пресоване на тази пластинка силно се увеличава времето на нейната резорбция - поради това нашият екип винаги предпочита пресоването, при което материалът става плътен и много прилича на бета - трикалциевия фосфат. Манипулативните свойства обаче са доста по-лоши - пластинката залепва по инструментите подобно на колагеновата мембрана и трудно се аплицира на мястото на перфорацията. Поради това е удачно такива желатинови пластинки да се комбинират с концентирани растежни фактори.
В заключение следва да се отбележи че само допреди две десетилетия повдигането на синусовия под се смяташе за нещо изключително рисково - висш пилотаж в областта на оралната и лицево - челюстната хирургия. При наличие дори и на минимална перфорация на синусната лигавица се препоръчваше моментално приключване на операцията и зашиване обратно на муко - периосталното ламбо за осигуряване на оптимален оздравителен процес. В днешно време има вече натрупан огромен клиничен опит и синус лифтингът се смята всъщност за една руитнна и технически лесна за изпълнение операция. Това е донякъде логичен извод - синусът е кухина, оградена отвсякъде с костни стени, а поставеният зъбен имплант има осигурена фиксация в ключовата област - кортикалната или областта на имплантатната шийка. Поради всички тези закономерности и лесното техническо изпълнение синуслифтът се извършва дори от общопрактикуващи дентални лекари от цял свят почти ежедневно.