Основоположник на съвременната хистология (наука за тъканите) е френският анатом и физиолог Ксавие Биша (Bichat - 1771 - 1802). Той е живял само 30 години и е работил без микроскоп, но е успял да опише и систематизира 20 вида тъкани в целия човешки организъм. Това е същият автор, който за първи път описва мастното тяло на бузата, което е наречено на негово име - corpus adiposum buccae или мастно тяло на Биша. След смъртта на Биша с развитието на микроскопската техника основните типове тъкани в многоклетъчните организми са сведени до четири - епителна, съединителна, мускулна и нервна. През 1930 година българският учен професор Асен Хаджиолов обособява два подвида на епителната и съединителната тъкан - полова тъкан, която е подвид на епителната, и кръвна тъкан, която пък е подразделение на съединителната. В някои ръководства е възприета класификацията на българския автор, но така или иначе двата подвида тъкани нямат голямо отношение към имплантологията и лицево - челюстната хирургия, поради което и няма да се спираме подробно върху тях.
Ако желаете безплатен преглед и изготвяне на лечебен план за поставяне на зъбни импланти, обадете се на телефон 032 642056 или 0888 646003. Адресът на нашата практика е в град Пловдив, улица Любен Каравелов 9Б, етаж 5, офис 7. Нашият екип отговаря и на запитвания по е-мейл на адреси ralev@dentist.bg, ralev@ralev-dental.bg и ralev_dental@abv.bg.
В областта на лицево - челюстната хирургия (а и в хирургията на целия организъм) е възприета друга класификация - тъканите са основно меки и твърди. Твърди тъкани са зъбите и костната тъкан, а меки тъкани - епителната, съединителната и мускулната тъкан. Епителната тъкан е съставена от клекти, които са много плътно прилепнали една до друга. Най-общо те са разположени по вътрешните и външните свободни повърхности на тялото. Съединителната тъкан съдържа клетки, които са раздалечени една от друга, като междуклетъчните пространства са заети от структури, производни на тези клетки. Докато при класификацията на мускулната и съединителната тъкан водещ принцип е структурното различаване на клетки и междуклетъчно вещество, при мускулната и нервната тъкан на преден план излизат функционални белези. На пръв поглед мускулната и нервната тъкан нямат голямо отношение към имплантологията, но при по-задълбочено изучаване на тази съвременна област от денталната медицина се оказва че това не е съвсем така - дори и един имплантолог се налага да познава доста анатомични и физиологични особености на мускулите и нервите в човешкия организъм.
Епителът е една от меките тъкани, които имат огромно значение за имплантологията и всеки зъболекар, който реши да поставя зъбни импланти, трябва да се запознае с основните физиологични и анатомични характеристики на епителната тъкан. Това е тъкан, която изпълнява основно бариерна и защитна функция в организма. До известна степен двете функции се припокриват, но има и известна разлика. Бариерна функция означава че епителът ограничава организма от околната среда - това е тъканта, която покрива тялото по повърхността на кожата и всички вътрешни органи; защитната функция е пряко свързана с бариераната и означава предпазване на подлежащите тъакни от проникване в тях на различни химични, физични и биологични фактори с потенциален увреждащ ефект върху организма. Цялото човешко тяло е покрито с кожа - нейната площе около 1.5 квадратни метра при възрастен индивид и всъщност кожата се смята за най-големия човешки органи. Тя има една доста изразена защитна функция, която е изградила в процеса на еволюцията и която в много случаи спасява целия организъм от увреждане на подлежащите тъкани и органи. Същата функция има и епителът в областта на устната кухина - по своята характеристика той много наподобява кожата с изключение че няма толкова изразен вроговяващ слой. Плътното прилепване на клетките в по-голямата част от повърхността им се подсилва от наличието на голям брой контактни свързвания. Между всички епителни клетки се срещат няколко вида контакти - плътни контакти (zonulae occludens) поясни контакти, наречени още хемидесмозоми (zonulae adeherentes et maculae adeherentes) и цепковидни контакти (nexus). Според много производители на керамични маси между циркониевите корони и епитела на устната кухина се формират хемидесмозоми, поради което керамиката, която се нанася върху цирконий, се смята за най-биологично поносимия материал в областта на зъбопротезирането. При клинични условия няма как да се установи дали това твърдение отговаря на истината, но все пак при добра устна хигиена зъбният венец около една протезна конструкция от цирконий изглежда спокоен, бледорозов и с характерната повърхност с вид на портокалова кора, така че вероятно има известно епително прикрепване към циркония.
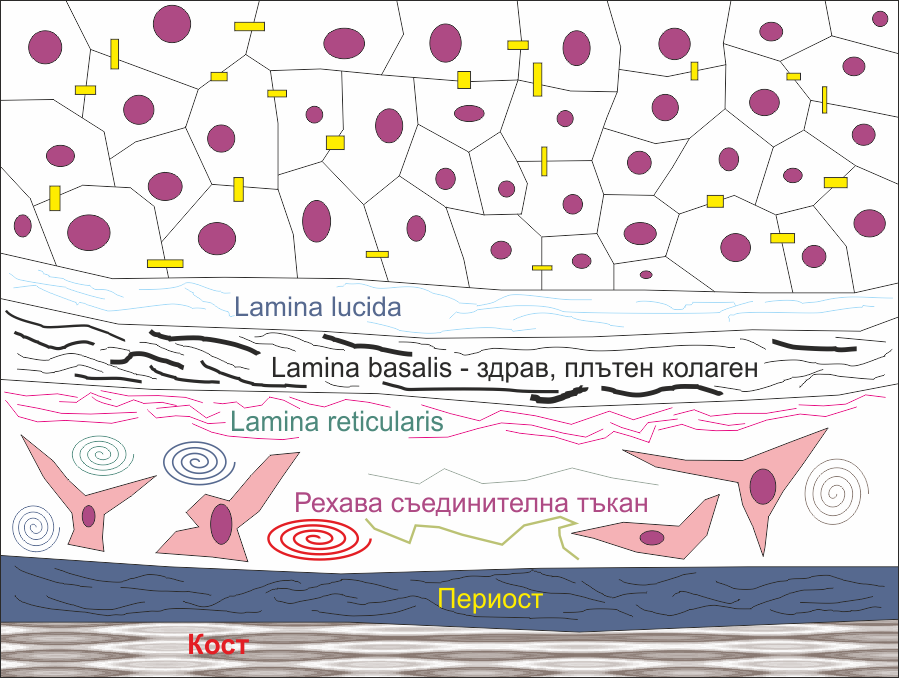
Поради граничната роля на епитела неговите клетки имат определена полярност. Така тяхната базална и латерална част, с които клетките контактуват помежду си или с подлежащата съединителна тъкан, показват различия в структурата в сравнение с апикалната свободна част на клетките. Последната показва повърхностни структурни модификации, обусловени от резорбтивната и секреторна функция на определени епителни клетки - микровили, цилии и стереоцилии. Латералната повърхност на някои епителни клетки показва извивки и вгъвания към съседни клетки (интердигитации), които увеличават площта на контакт и са особено изразени в тези зони, в които транспортът на молекули и йони е силно изразен. В лицево - челюстната област най-изразен такъв транспорт има в клетките на каналите на слюнчените жлези - там се наблюдават и големи струпвания на митохондрии. Под епитела се разполага така наречената базална мембрана - тя е извънкелтъчен слой, който се синтезира от епителната тъкан и подлежащата съединителна тъкан. Този матриксов слой съдържа неравномерен електронноплътне материал с дебелина от 50 до 100 nm, в който се различават три фини подслоя - lamina basalis, lamina lucida и lamina reticularis. Средният основен подслой (lamina basalis) е най-силно изразен и най-дебел и следва извивките на базалната повърхност на епителните клетки. Над него се открива плътно прилягащ слой - lamina lucida или lamina rara, който има по-малка плътност и който контактува директно с епителните клетки. Под базалната ламина се разполага третият подслой, изграден от фини колагенови нишки, наречен lamina reticularis. Първите два слоя са продукт на епителните клетки, а третият се произвежда от съединителната тъкан. Трите слоя се виждат отлично с електронен микроскоп, но с обикновените методи на изследване като светлинната микроскопия не винаги могат да бъдат ясно отграничени.
В химичния състав на базалната мембрана основно участие заема колаген тип 4. Заедно с него участие заемат адехзивни глюкопротеини като ламинин, фибронектин и хепарансулфатпротеогликан. Участието на последния се свързва главно със защитата на епителните клетки при възпалителни заболявания. Функционалното значение на базалната мембрана не е напълно изяснено. Разбира се, тя участва в прикрепването на епителната тъкан към подлежащата съединителна тъкан. Има влияние върху пролиферацията и диференциацията на епитела. Основно значение има във филтрацията на различни субстанции между интерстициума и различни паренхимни клетки. Това е от ключово значение за изхранването на епителната тъкан, тъй като в епитела кръвоносни съдове няма и всички хранителни вещества проникват в него през базалната мембрана от подлежащите тъкани.

Схематично представяне на различните слоеве на меките тъкани в областта на челюстните кости. Върху костта се разполага периостът; върху него има малко количество рехава съдинителна тъкан. Над нея се разполага базалната мембрана на многослойния плосък невроговяващ епител с нейните три подслоя - lamina reticularis, lamina basalis и lamina lucida. Над базалната мембрана са разположени епителните клетки - междуклетъчните свързвания са означени с жълти правоъгълници - както вече стана въпрос, това могат да бъдат интердигитации, хемидесмозоми или дори цитоплазмени мостчета от една клетка до друга. В някои анатомични структури се наблюдава частично вроговяване на епитела - то е най-изразено в областта на твърдото небце, но се наблюдава също при езика и зъбния венец. В областта на бузите, устните и мекото небце вроговяване на практика не се наблюдава. В най-повърхностните слоеве на епитела клетките запазват своите ядра и клетъчни органели, по който признак епителът на устната кухина се отличава от кожата.
Под базалната мембрана се разполага рехава съединителна тъкан. В нея се откриват фибробласти, съединителнотъканни макрофаги (хистиоцити), мастоцити и плазматични клетки (плазмоцити). Освен това в тази тъкан се срещат транзиторно преминаващи клетки, които мигрират от кръвоносните съдове - неутрофили, еозинофили, моноцити и лимфоцити. В допълнение в рехавата съединителна тъкан се съдържат на определени места липоцити, миофибробласти и недиференцирани мезенхимални клетки. Поради това пациенти със снемаеми протезни конструкции се оплакват от това че при загуба на тегло протезата става хлабава - мастните клетки намаляват като обем или съвсем изчезват и рехавата съединителна тъкан променя своята конфигурация. Това от своя страна води и до промяна във формата и очертанията на протезното поле.
Основна клетка в състава на рехавата съединителна тъкан обаче винаги е фибробластът. Тя произвежда междуклетъчни влакна и аморфна субстанция на същинската съединителна тъкан - на схемата горе фибробластите са розовите клетки, а междуклетъчните влакна са означени с разноцветни спираловидни елементи. Когато фибробластите се активират и започнат да синтезират междуклетъчен материал, цитоплазмата им се оцветява подчертано базофилно. Това се дължи на увеличеното количество гранулиран едноплазматичен ретикулум. Много добре са развити митохондриите и апаратът на Голджи. Ядрата на клетките са овални или слабо сплеснати - на схемата горе са оцветени в цвят магента, както и ядрата на епителните клетки на многослойния плосък епител. В отделни участъци цитоплазмата на фибробластите е силно удължена под формата на израстъци, както е показано на схемата, но при стандартното оцветяване хематоксилин - еозин тези изратъци трудно се различават от влакна от съединителната тъкан. Неактивните фибробласти се наричат фиброцити - те имат слабо развитие на гранулирания ендоплазмен ретикулум и са с доста по-удължена форма.
Основната функция на фибробластите е продукцията на колагенови, ретикулинови и еластични влакна. Една част от тези процеси протичат вътреклетъчно, а друга - извънклетъчно. Вътреклетъчната синтеза на предшествениците на тези влакна е свързана с определени везикуларни формации и протича в три етапа:
Изграждане на полипептидните вериги в рибозомните комплекси на гранулирания ендоплазматичен ретикулум, което се случва с помощта на информационната РНК - процес на транслация, който е последван от пренасянето им в цистерните на този ретикулум
Посттранслационни модификации - отцепване на сигнален пептид, хидроксилиране на пролизин и лизинови остатъци, добавяне на въглехидратни групи и азот - свръзани въглехидратни групи. След това се образува триплекс - спирално извити една спрямо друга полипептидни вериги. Накрая се формират дисулфидни мостове, при което се стабилизира и се образува в завършен вид молекулата на проколагена. Този механизъм всъщност е валиден за синтезата на всяка една белтъчна молекула в организма. Основна роля в посттранслационните модификации играе витамин С - поради това и при липсата му при някои пациенти заздравителните процеси протичат доста по-трудно; постоперативно понякога е удачно да се назначават по-високи дози витамин С, за да протичат безпроблемно тези обменни процеси
Придвижване на проколагена към повръхността на клетките, което се случва чрез секреторните гранули на апарата на Голджи. В този процес микротубулите вземат най-голямо участие. Ако функцията на микротубулите е подтисната (например от химиотерапевтиците винбластин и колхицин), процесът се нарушава - секреторните гранули се кумулират в крайните участъци на апарата на Голджи.
В извънклетъчната фаза на синетеза на колагена действат ензимни системи, които отцепват свободните, неогънати части на проколагеновата молекула и се получават молекулите на тропоколагена. Те се агрегират с помощта на пептидази и се получава вече стабилната колагенова фибрила. Снопчета от такива фибрили образуват колагеновото влакно. Диаметърът на различните фибрили, които формират това влакно, варира от 20 до 200 нанометра. Създаването на мостове между лизинови и хидроксилизинови остатъци на полипептидните вериги на съседни колагенови молекули оформя силата на теглене на отделните колагенови фибрили. Алфа - пептидните вериги в различните участъци на организма не са напълно сходни, поради което са описани 15 различни типа колагенови молекули. Най-разпространени от тях обаче са първите пет типа, като това важи за организма на човека и всички бозайници.
При колаген тип 1 една от алфа - веригите се отличава съществено от другите две. При останалите четири типа колаген трите алфа - вериги са с почти еднакъв аминокиселинен състав. С изключение на края на алфа - веригите всяка трета аминокиселина е глицин. От аминокиселинния състав на алфа - полипептидните вериги най-съществена роля играят аминокиселините глицин, пролин и хидроксипролин. Налице са обаче и въглехидратни остатъци и групи, поради което колагенът всъщност е гликопротеин. Броят на тези въглехидратни остатъци не е достатъчен за да позитивира ПАС-реакцията - поради това и колагенът не се оцветява при тази реакция. За разлика от колагена ретикулиновите влакна съдържат повече въглехидратни остатъци и поради това се позитивират при оцветяване с ПАС.
Синтезата на еластинови влакна се извършва по същия начин, както и колагеновата синтеза. Понякога двете молекули (проколаген и проеластин) се синтезират в една и съща клетка. Различията между тях се определят от разлики в аминокиселинния състав - при еластина основно се срещат десмозин и изодесмозин. Освен това еластиновата молекула съдържа по-малко хидроксипролин и не съдържа хидроксилизин. Освен фибробластите в колагеновата синтеза вземат участие мезенхимни клекти - миофибробласти, периневрални клетки, одонтобласти, хондробласти, остеобласти и някои видове гладкомускулни клетки. Също така епителни и мускулни клетки, липоцити и Шванови клетки произвеждат колаген тип 4 и 5, който влиза в състава на базалните мембрани на тъканите, в които се откриват тези клетки.
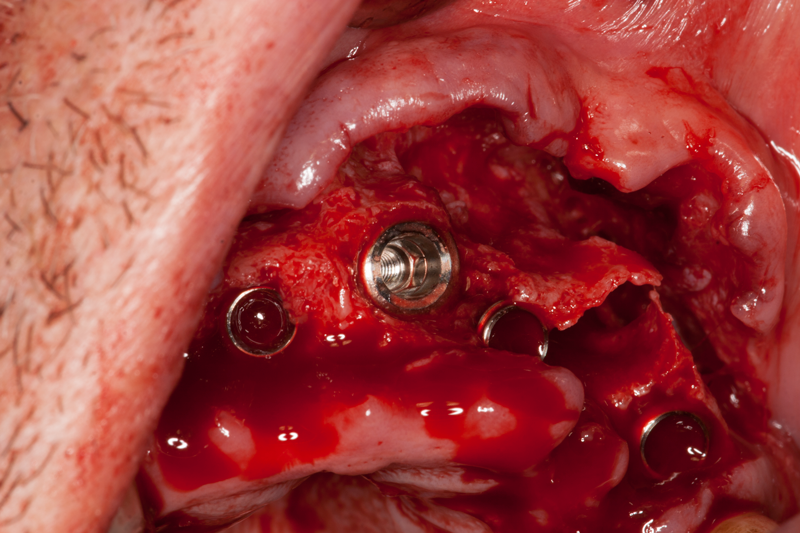
Клиничен изглед на меките тъкани около вече поставени зъбни импланти и кост на горна челюст. Добре се вижда многослойният плосък епител, който е невроговяващ в преходната гънка и частично вроговяващ по повърхността на венеца. При този пациент е налице дебел биотип на меките тъкани - под гингивата се вижда доста плътна и здрава рехава и плътна съединителна тъкан.
В рехавата съединителна тъкан се срещат и някои други типове клетки, които са от съществено значение за обмяната и за протичането на нормалните заздравителни процеси в организма. Мастоцитите са овални съединителнотъканни клетки със сферични ядра. Цитоплазмата им съдържа множество големи гранули, всяка от които е ограничена от мембрана. Те се оцветяват добре в толуидиново синьо и други базисни бои, тъй като в тях има високо съдържание на сулфатни групи, т.е. мастоцитите много приличат на базофилните левкоцити. В гранулите на мастоцитите се откриват четири основни типа субстанции - хистамин, бавен реактивен компонент на анафилаксията, еозинофилен хемотаксичен фактор и хепарин. Първите три активни субстанции се отделят от гранулите при имунен отговор на сенсибилизиран организъм - което се случва при продължително излагане на организма на чужди за него вещества, и се нарича алергия. Реакцията антиген - антитяло причинява изпразването на тези специфични гранули, които чрез биохимичното действие на хистамина и бавнореактивният компонент на анафилаксията са в основата на реакциите на свръхчувствителност като алергия и анафилаксия. От всичко това следва че рехавата съединителна тъкан играе основна роля при много алергични реакции, тъй като там концентрацията на мастоцити е най-голяма. Поради това и при някои имунопатологични реакции като отока на Квинке се явява оток и зачервяване именно в места с голямо количество рехава съединителна тъкан - лицето и шията.
В съединителната тъкан се срещат и доста макрофаги. Те се оцветяват лесно от витални бои като трипаново синьо и индийско мастило, поради което лесно могат да бъдат разпознавани. В миналото тези клетки са били причислявани към ретикуло - ендотелната система, но в днешно време техният произход от макрофагите е категорично доказан. Основната функция на тези клетки е да фагоцитират (поемат и унищожават с протеолитични ензими) всяка молекула, клетка или тъкан, разпозната от имунната система като чужда за организма. Съединителнотъканните макрофаги са два вида - подвижни и фиксирани, като двата типа могат да се превръщат един в друг при стимулация с антигени. В подвижно състояние макрофагите са клетки с овално - сферична форма, докато фиксираните макрофаги са издължени клетки с дълги цитоплазмени израстъци. Повърхността им е силно нагъната и с помощта на израстъците обгръща чуждите частици и следва фагоцитоза. Цитоплазмата на хистиоцитите съдържа добре развит ендоплазмен ретикулум, митохондрии и лизозоми, които са показателни за този тип клетки - все пак там се произвеждат протеолитичните ензими, които разграждат чуждите белтъчни молекули. При срещата на макрофагите с по-обемисти чужди тела (например хирургичен конец) няколко клетки се сливат в гигантски многоядрени клекти - така наречените клетки тип чуждо тяло. Освен това макрофагите имат и секреторна функция - отделят цитокини, които активират други имунокомпетентни клетки.
В рехавата съединителна тъкан се срещат и плазмоцити. Това са деривати на В-лимфоцитите, които пък са главните производители на антитела в организма. И при тези клетки се среща добре развит гранулиран ендоплазмен ретикулум и апарат на Голджи, тъй като антителата също са белтъчни молекули и се синтезират по същия механизъм, по който се синтезира колаген и ретикулин - всъщност така се ситнезира всяка една протеинова молекула в живата природа. Ядрата на клетките са ексцентрично разположени и съдържат големи струпвания на периферно оформен хетерохромин.
Съдинителнотъканните лимфоцити са най-малките по размер клетки, които се откриват в съединителната тъкан. Те съдържат тясна ивица цитоплазма около относително голямото хетерохроматиново ядро. Лимфоцитите са два вида - Т- и В-лимфоцити, като със светлинномикроскопски методи не може да се установи от кой точно тип е даден лимфоцит. При наличие на локална възпалителна реакция лимфоцитите се групират и могат да образуват характерните лимфни фоликули.
Освен това се срещат клетки от смесен тип - миофибробласти. Те имат морфологичните белези на фибробласт, но при изследване с електронен микроскоп се вижда че в цитоплазмата им се съдържат и широки снопчета миофиламенти. Това ги доближава много повече до гладкомускулните клетки. В много малко количество може да се открият и недиференцирани мезенхимни клетки, които се откриват дори и при най-възрастните индивиди. При нужда те пролиферират и могат да се диференцират във всеки друг тип клетка. Като важен междинен прекурсор между недиференцираните и диференцираните клетки е описан перицитът - той се нарича още адвентициална или периваскуларна клетка. Такива клетки се наблюдават между капилярите и венулите, заобиколени са от базална мембрана, която е пряко продължение на мембраната на съдовата стена. Електронната микроскопия разкрива слаби белези на диференциация на тези клетки - малки и оскърни митохондрии, множество свободни рибозоми, къси профили на гранулирания ендоплазмен ретикулум и оскъдни везикули. Перицитите притежават дълги израстъци, някои от които заграждат капилярната стена.
Важен компонент от състава на съединителната тъкан са нейните влакна. Те са три типа - колагенови, еластинови и ретикулинови. Колагеновите са в най-голямо количество, също така са основните влакна на специализираната костна тъкан, хрущялната тъкан и дентина на зъбите. Те набъбват при варене във вода и слаби киселини, разграждат се от трипсин и колагеназа, но показват голяма издържливост при опъване и натиск. Наблюдавани под светлинен микроскоп, показват характерна напречна набразденост, повтаряща се на всеки 68 нанометра. Дължината и дебелината им варират, оцветяват се лесно с киселинни бои. При изследване с електронен микроскоп се открива по-фин строеж - колгеновите влакна са изградени от по-тънки субединици, обединени в снопчета и наречени колагенови фибрили. Тези фибрили имат диаметър от порядъка на 15 нанометра при младата и развиваща се съединителна тъкан, докато при възрастни индивиди тя достига до 20 нанометра. Периодичността и подреждането на молекулите на колагеновите фибрили на всеки 68 нанометра определя и напречната набразденост на влакната на колагена.
Еластичните влакна са по-тънки от колагеновите и не показват напречна набразденост. Те се срещат по-рядко и не са регулярно подредени като колагеновите влакна. Слабо се оцветяват от еозина, но при обработка на препарата с резорцин - фуксин могат да бъдат добре отдиференцирани. Подобно на колагеновите влакна те са изградени от по-малки молекули, но диаметърът при тях е 12 нанометра. Тези влакна се срещат в по-голямо количество в еластичните лигаменти на междупрешленните стави и в стените на артериите от еластичен тип. В миналото този тип тъкани са отделяни като самостоятелен тип съединителна тъкан, също като ретикулиновите, но по-късно се приема че те са нормален компонент на рехавата и плътната съединителна тъкан. С течение на възрастта количеството им намалява, особено в областта на дермата и дълбоките субдермални слоеве, като това представлява основата на процеса на стареенето и козметичната дерматология по всякакъв начин се стреми да забави този процес.
Ретикулиновите влакна са изградени от специфични колагенови влакна с диаметър от 20 нанометра. Те не образуват широки снопчета, а са разпръснати най-често хаотично из аморфната субстанция на съединителната тъкан. Молекулите им са богати на въглехидратни групи, поради което и се оцветяват лесно с ПАС-реакция. Това тяхно свойство се нарича още аргирофилия, тъй като сребърните йони са основният реактив при оцветяването по ПАС. В рехавата съединителна тъкан ретикулните влакна са представени най-често по границата с епителната тъкан - именно това е stratum reticulare на базалната мембрана, описан по-горе. Те се откриват също така около клетките на мастната тъкан, малките кръвоносни съдове и нерви. В особено голямо количество са налични в кръвната и лимфната тъкан, черния дроб и около гладкомускулните влакна. Те са характерни за ембрионалната съединителна тъкан, където постепенно се изместват от типичните колагенови влакна.
Основната аморфна субстанция е също важен компонент от състава на съединтиелната тъкан. Тя е видимо безструктурна, но всъщност представлява колоидна система, изградена от белтъчно - полизхаридни комплекси - гликопротеини, глюкозаминогликани и протеогликани. За разлика от гликопротеините глюкозаминогликаните притежават повтарящи се дизахаридни остатъци, един от които е сулфатиран хексозамин. Някои от въглехидратните остатъци, прикрепени към молекулата на гликозаминогликаните, са уроновите киселини. Най-разпространените глюкозаминогликани са хиалуроновата киселина, хондроитин-4 и хондроитин-6-сулфатите, дерматан-, кератан- и хепарансулфатите. Протеогликаните представляват глюкозаминогликани, свързани в сърцевината на молекулите си с протеини. Когато наличието на протеогликани в тъканите е умерено или в малко количество, те могат да бъдат демонстрирани с помощта на колидално желязо или алцианово синьо. Когато са в по-големи количества, те могат да бъдат оцветени с базови бои като толуидиново синьо.
Плътната съединителна тъкан съдържа ограничен брой клетъчни елементи, представени основно от фибробластите, респективно фиброцитите. Междуклетъчното влакнесто вещество е силно развито. Съединителнотъканните влакна, които са основно от колагенов тип, са подредени нерегулярно без определена ориентация - такъв е строежът на плътната съединителна тъкан в ретикулния слой на кожата, периостът и капсулите на органите. В други структури влакната са правилно подредени - в сухожилията и роговицата на окото, тъй като сухожилията се натоварват винаги в точно определена посока. Най-правилно и симетрично са подредени влакната в роговицата на окото, което определя и нейната прозрачност. Сухожилията са изградени от успоредни снопчета колагенови влакна, между които в редици са подредени фибробласти и фиброцити.
В областта на имплантологията и лицево - челюстната хирургия от всички видове плътна съединителна тъкан най-голямо значение има периостът (надкостница). Той представлява плътна, влакнеста съединителна тъкан, която покрива цялата кост с изключение на ставните повърхности (те са покрити с хрущял) и залавните места на сухожилията. Периостът е обилно кръвоснабден, в него има и много голямо количество нервни окончания за разлика от костните тъкани. Основно два типа клетки изграждат периоста - външен слой от фибробласти и вътрешен слой от недиференцирани мезенхимални клетки, които при необходимост биха могли да се диференцират в хондробласти или остеобласти. Поради това периостът има огромен регенеративен потенциал и представлява най-добрата мембрана, с която при необходимост да се покрие областта на костната пластика. Вътрешната камбиална повърхност на периоста излъчва мезенхимни клетки, но също и костни морфогенетични протеини; поради това една костна фрактура оздравява на 70 - 80 % по периостален път и едва на 20 - 30 % по ендоостален път. Това обаче е валидно основно за млади пациенти, докато при възрастни индивиди регенеративният потенциал на периоста намалява и на възраст около 70 години фрактурите оздравяват в около 45 - 50 % по ендоосален и в 50 - 55 % - по периостален път. Друга важна особеност на периоста е неговата неразтегливост, която е от много голямо значение при клинични условия - ако е необходима ротация на меки тъкани или тяхното мобилизиране, периостът не осигурява такава възможност. Поради това е необходимо той да бъде срязан без да се срязва надлежащата рехава съединителна тъкан и покривен епител, при което ламбото веднага придобива необходимата подвижност.
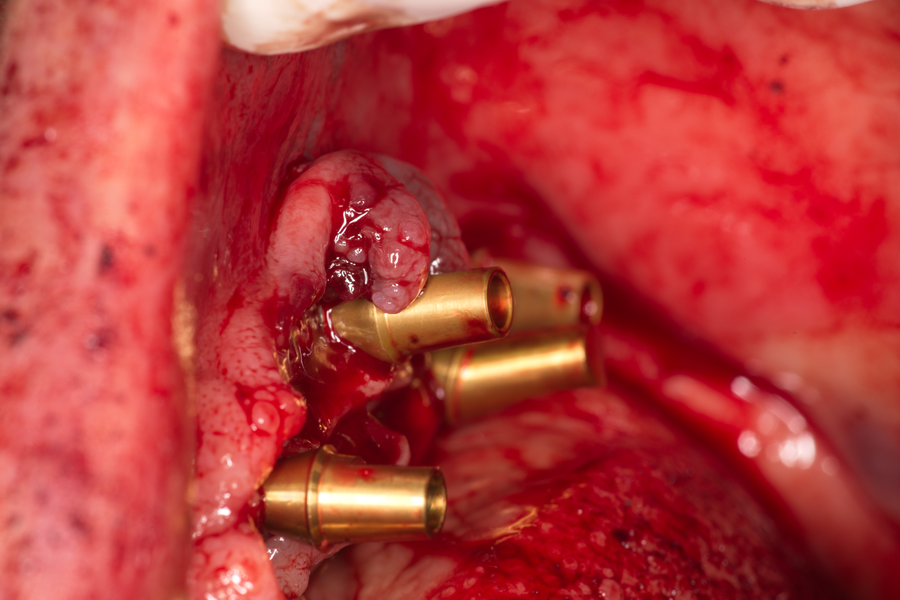
Оформяне на меки тъкани около зъбни импланти. Много често при имедиатно натоварване веднага след поставянето на импланта е възможно да се фиксира надстройката върху него - в такъв случай двучастовият имплант се превръща в едночастов. Необходимо е обаче меките тъкани да се оформят адекватно около него, така че да се получи достачно количество прикрепена гингива. Минималното количество зъбен венец, който може да осигури добра успеваемост в лечението, е 3 милиметра височина, измерена от преходната гънка между подвижна и неподвижна лигавица. Ако това количество не е налично, е удачно да се извърши подготовка на полето за поставяне на импланта - задълбочаване на устния вестибулум.
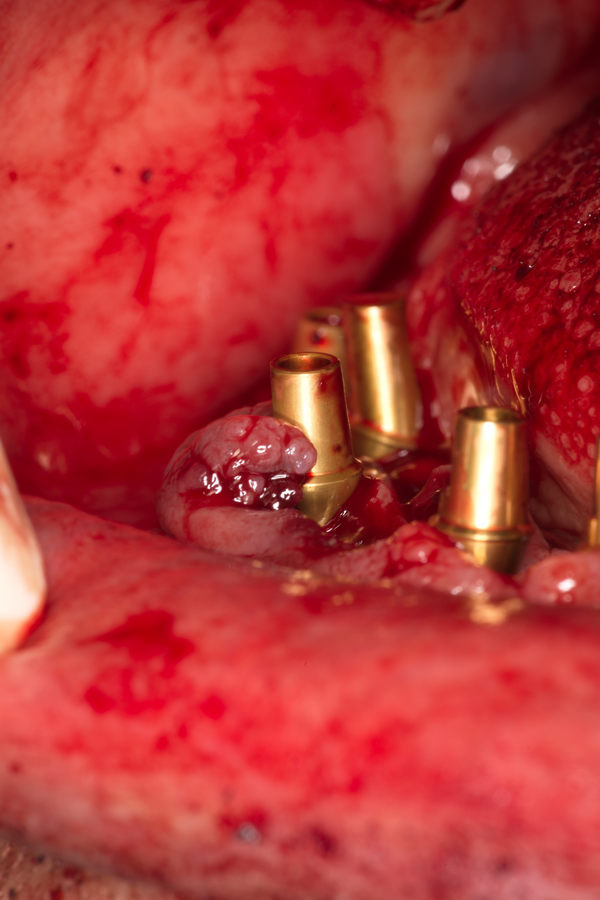
Обшиване на меките тъкани около поставените зъбни импланти
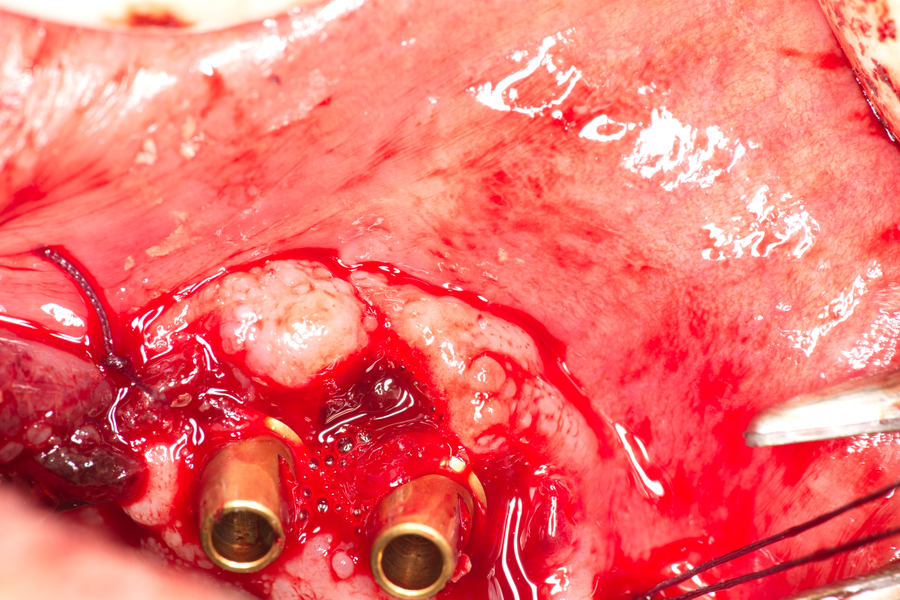
Имплантатните надстройки са фиксирани, предстои поставянето на временен мост върху тях с цел имедиатно натоварване на зъбните импланти. Виждат се единични шевове около надстройките - те фиксират меките тъкани в определена позиция и по този начин заздравителният процес се ускорява и подобрява. Повече информация за първичната стабилност можете да прочетете в тази секция на нашия сайт. Капките кръв в оперативното поле може да изглеждат ужасяващо, но всъщност са индикация за добро кръвоснабдяване на областта; сухото оперативно поле без кръв и слюнка означава че заздравителният процес ще бъде дълъг, труден и съпроводен с усложнения.
Анатомията и физиологията на меките тъкани имат много пряко отношение към заздравителните процеси на раните. От клинична гледна точка е важно да се познават механизмите на първичното и вторично заздравяване на рани, тъй като дори и най-малката по обем оперативна интервенция изисква нарушване на целостта на организма с последващ оздравителен процес и в процеса на планиране и провеждане на хирургичното лечение трябва да се осигурят оптималните условия за това.
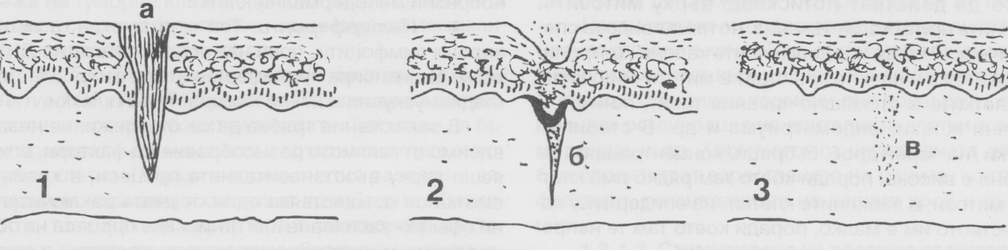
Когато причиненият от травмата дефект е малък, няма некроза или инфектиране на открити тъкани и краищата се доближават един до друг, последва бързо и пълно възстановяване - зарастване per primam intentionem (първично зарастване). То се наблюдава най-вече при порезни рани или при правилно осъществен хирургичен достъп. Когато раната е със значителна загуба на тъкан или има раздалечени краища, то раневият дефект се изпълва постепенно от гранулационна тъкан, която впоследствие епителизира и цикатризира. Не се наблюдава регенерация на увредените костни придатъци - космени фолкули, мастни и потни жлези. Зарастването в тези случаи е вторично - per secundam intentionem. Крайният резултат от това може да се демонстрира с незначително или по-изразено образуване на цикатриксиална тъкан. Основният механизъм на заздравителния процес обаче е еднакъв и при двата типа процеса, т.е. различията при зарастването са количествени, а не качествени. При порезни рани, хирургични разрези и други загиват малко количество епителна и съединителна тъкан. В областта на пластично - възстановителната хирургия и особено в имплантологията стремежът е винаги да се осигуряват условия за първично зарастване на раните след осъществяване на хирургичния достъп; вторичното зарастване в областта на устната кухина е предпоставка за всякакви усложнения и провали по ред причини. Най-общо обаче гранулационната тъкан, която се формира при вторичното заздравяване, няма бариерните функции на епителната тъкан и не осигурява добрата изолация на подлежащата костна тъкан; при здрава, добре васкуларизирана кост в оперативното поле това рядко представлява проблем, но при каквато и да е костна пластика резултатите няма да бъдат добри.
Първичното заздравяване протича в няколко етапа: веднага след нараняването се формира тесен кратер с равни ръбове, който бързо се изпълва кръв и фибрин, които се изливат от срязаните кръвоносни съдове. Повърхностният слой на образувалия се съсирек дехидратира, изсъхва и се получава круста (коричка), която покрива раната. Около два или три часа след нараняването се развива остра възпалителна реакция с много левкоцити в ексудата. Около 24 часа след травмата епителните клетки от краищата на раната започват да мигрират и навлизат в съсирека. По този начин те се разпространяват под крустата и по ходовете, образувани от шевовете. Пролиферацията е за сметка на базалните клетки и тези от пиело - себацейните структури. Отначало пропълзяващият епител е тънък, с дебелина 1 - 2 мм. Постепенно чрез пролиферация и диференциация той достига нормалния си вид. Растящите от двата срещуположни края на дефекта епителни клетки се срещат и до 48 часа след нараняването раната е покрита от непрекъснат епителен слой. При различните методи за костна пластика в лицево - челюстната област и особено в имплантологията е налице една важна характерна особеност на оздравителния процес, която трябва да се има предвид. Както вече стана въпрос, по хода на шевния материал проникват епителни клетки в дълбочина. Същият процес се наблюдава и по хода на разреза; още по-негативен ефект по отношение на костната регенерация има и проникването на хранителни остатъци и микроорганизми от устната кухина. Затова винаги е необходимо при каквато и да е костна пластика зоната на трансплантата да бъде изолирана от бариерна мембрана - колагенова мембрана, концентрирани растежни фактори, плътно титаново фолио, нерезорбируема тефлонова мембрана или различни комбинации от изброените материали. В първите години на развитието на методи за костна пластика е била въведена колагеновата мембрана; тя все още намира широко приложение, тъй като оцелява за период от порядъка на три седмици до месец и половина след поставянето си. След това мембраната се резорбира, но за този период над дефекта вече има образувана здрава епителна и периостална бариера, която не позволява на никакви субстанции да проникнат в дълбочина. Около три дни след нараняването в дефекта навлизат макрофаги, лимфоцити и моноцити, които със своите лизозомни ензими спомагат за разрушаването на съсирека. Започва пролиферация и миграция на фибробласти, миофибробласти и капиляри. Първоначално капилярите нямат базални мембрани, което спомага за излива на богата на протеини плазма в тъканния дефект. Около пет дни след нараняването вече има формирана гранулационна тъкан в пространството на инцизията; тя ограничава проникването на епителни клетки в дълбочина, а тези, които са проникнали дегенерират и се резорбират. Ако оперативното поле е изолирано с мембрана от концентрирани растежни фактори (тя оцелява около 7 дни) обикновено при малък размер на дефекта изолацията е адекватна, още повече че тези фактори са белтъчни молекули, които имат значителен стимулиращ ефект по отношение на оздравителните процеси. Още по-добра е комбинацията от колагенова мембрана и концентирани растежни фактори или такива фактори с незорбируема тефлонова мембрана (PTFE - политетрафлуоретилен). Фибробластите продуцират екстрацелуларни матриксни протеини и колаген тип 3. Образуват се колагенови фибри, които се разполагат напречно на раневите ръбове и по този начин към седмия ден ръбовете се съединяват. Около 14 дни след нараняването количеството на левкоцитите и капилярите намалява, а се увеличава това на фибробластите и колагеновите влакна. Колаген тип 3 се замества от колаген тип 1, като се увеличава силата на опъване в раната. Еластичните фибри се формират по-късно от колагеновите. През третата седмица след травмата може да се разрастнат сетивни нерви, които обаче не образуват специализираните нервни структури като телца на Пачини. Първоначално цикатриксът е надигнат над кожата и има червен цвят. Около 30 дни след нараняването цикатриксът става блед като резултат от деваскуларизация и се разполага на нивото на кожата. В зависимост от механичните изисквания и функционалната натовареност на областта се извършва ремоделиране на колагена - процес, който отнема различно дълъг период от време, но изисква поне няколко месеца. Устната лигавица рядко образува цикатрикси, евентуално при вертикалните разрези в областта на папилите могат да останат нежни линеарни белези, които да ориентират хирурга с повече опит за предишни оперативни интервенции.
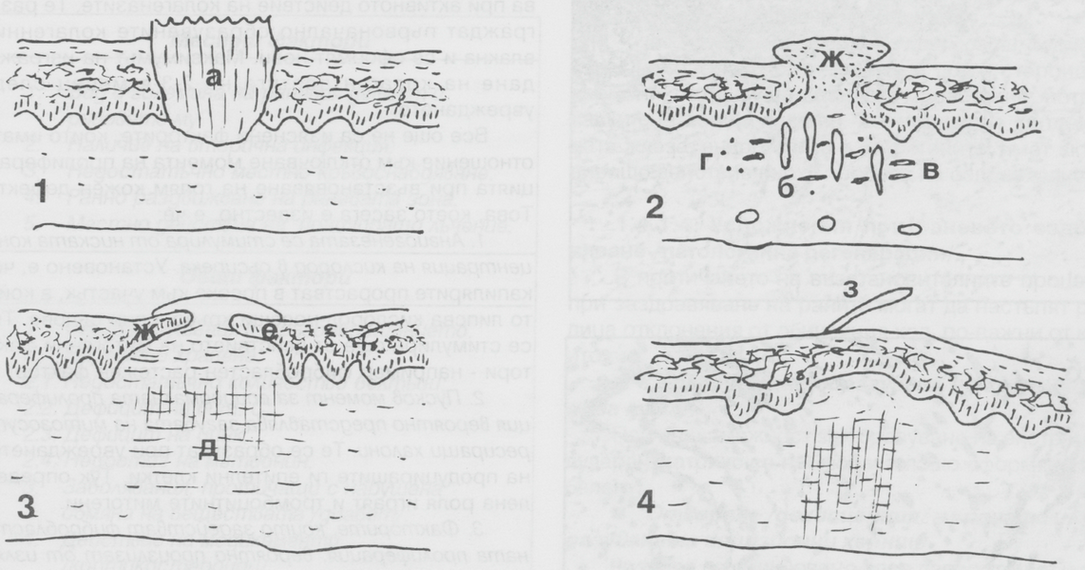
При рани с наличие на тъканен дефект се стига до вторичен заздравителен процес. Често се стига до обезобразяващ белег или поне до видими цикатрикси, които малко или много нарушават естетиката на кожата и притесняват пациента. Интраоралните белези рядко представляват козметичен проблем. Този процес е по-продължителен в сравнение с първичното зарастване и възпалителната реакция е доста по-силно изразена. При наличие на тъканни дефекти оздравителният процес преминава също през няколко етапа. Веднага след нараняването се изпълва с кръв, която изтича навън от разкъсаните кръвоносни съдове, и фибрин, което води до образуването на съсирек. Често поради дехидратация повърхностният слой на съсирека изсъхва и се образува круста, самият той се стабилизира, като фибронектинът се свързва с фибрина с помощта на ензим трансглутаминаза и фактор 13 от каскадата на кръвосъсирването. Следва интензивна възпалителна реакция с миграция на левкоцити, моноцити и лимфоцити. Чрез активиране на фибринолизата и с помощта на лизозомни ензими всички тези клетки допринасят за фагирането на фибрина и некротичните материи.
На първия и втория ден след нараняването епителните клетки от раневите ръбове започват да пролиферират и мигрират, като образуват слой (език на хирургичен жаргон), който разраства под некротичните материи и крустата. Отначало епителният слой е тънък - има само два или три реда клетки, като след покриване на дефекта се формират нормалните епителни слоеве, но без образуване на папили. Пролиферацията на епителните клетки зависи от адекватното образуване на гранулационна тъкан под епитела. Няколко дни след нараняването от ръбовете на раната започва проникване на капиляри и фибробласти. Съдовете имат тънки стени и са с повишена пропускливост, от които стени лесно мигрират левкоцити - те спомагат за отстраняването на инфекциозните агенти, а такива винаги са налице. Фиброваскуларната тъкан изпълва раната, докато епителът расте и се опитва да покрие нейната външна повърхност. Ако епителизацията е забавена (например при инфекции), гранулациите излизат над раневата повърхност. Фибробластите заместват детритната материя с основно вещество и колаген. Протеогликаните и колаген тип 3 се свързват избирателно към фибронектина и осигуряват сила на напрежение в раната. Постепенно фибринът от съсирека се лизира. На мястото му се образува гранулационна тъкан, представена от капиляри, левкоцити, фибробласти и произведените от тях субстанции и лимфоцити. Гранулационната тъкан постепенно обеднява, т.е. губи своите фагоцити, натрупва се повече колаген и тъканта се превръща във фиброзна. Пролифериращите епителни клетки от двата края се срещат в центъра на дефекта. Те спират хоризонталния си растеж поради контактно инхибиране. Обезводненият и свит горен пласт на съсирека, служил като временен защитен филм над пролифериращия епител, пада сам, когато целостта на епитела под него се възстанови. Фиброзната тъкан първоначално съдържа голямо количество гликопротеини, вода и млад колаген, който е мек и нестрииран. С напредване на времето протеогликаните, фибронектинът и колаген тип 3 намаляват. Колагеновите фибри стават все по-плътни, стриирани и здрави, а колаген тип 3 се замества от колаген тип 1 и се формира цикатрикс. В по-късните етапи на заздравителния процес могат да се формират и еластични влакна.
След първоначалното оздравяване в раната се установява сила на напрежение (опъване). Тя действа за период от порядъка на месеци, след което съдържанието на колаген е достигнало максимума си. Колкото по-голям е размерът на дефекта, толкова по-изразени са силите на тегелене и съответно оплакванията на пациента са по-големи. С течение на времето започва мобилизация на тъканта и колагеновите нишки се преориентират в зависимост от посоката на силите. Процесът се осъществява под активното въздействие на колагеназите. Те разграждат първоначално образуваните колагенови влакна, след което се оформят нови. Максимумът на изграждане на колаген достига до 2 - 3 месеца след нараняването. Характерна особеност на оздравителния процес на големи рани е контракцията на раната - намаляването на нейната площ и обем в триизмерното пространство. За период от 4 - 6 седмици се наблюдава редукция на обема в рамките на 5 - 10 %. Основна роля в този процес имат миофибробластите, които могат да се контрахират. В областта на лицето кожните цикатрикси се оформят окончателно около четири - шест месеца след момента на травмата (механична или хирургична). В устната кухина по повърхността на лигавицата дори и при наличие на тъканен дефект и вторично гранулиране са достатъчни 5 - 6 седмици за окончателното оформяне на лигавицата - това следва да се има предвид при разкриването на вече остеоинтегрираните зъбни импланти по метода на апикално репонираното ламбо, при който метод остават тъканни дефекти и ограничени пространства на вторична епителизация. Според клиничния опит на нашия екип това е най-добрият метод за разкриване на импланти, тъй като при апикално репонираното ламбо всъщност се увеличава площта на прикрепената гингива. Поради това и е необходимо всеки практикуващ имплантолог да познава физиологичните и патофизиологични механизми на оздравителния процес на раните.
От гледна точка на хирургията на целия организъм е необходимо да се познават някои методи за обработка на меките тъкани, които са от значение за доброто протичане на оздравителния процес и като следствие - по-доброто качество на живот на пациента. Много често в своите лекции различни преподаватели изтъкват че хирургията е изключително проста медицинска специалност за разлика от други високоинтелектуални дейности като вътрешни болести и реанимация. Хирургията включва три основни манипулации - разединяване на тъканите, премахване на патологичния процес (респективно имплантиране на чуждо тяло при липса на такъв) и съединяване на тъканите. В този ред на мисли е небходимо да се познават няколко прости закономерности, за да има отличен постоперативен резултат. На първо място, при осъществяване на оперативния достъп е необходимо срезната линия да бъде гладка и на еднаква дълбочина. Трионообразни движения на скалпела не бива да се прилагат, тъй като влошават трофиката на тъканите. В лицево - челюстната област кръвоснабдяването е отлично и проблем с изхранването не съществува; единственият риск е менторът да погледне специализанта изпод вежди и да заяви че се изисква гладък и чист разрез, а не начупена и разкъсана линия все едно кучета са дърпали.
При съединяването на меките тъкани се налагат шевове, като първоначално се поставят няколко конеца, които фиксират кожата или лигавицата в няколко точки. Всяко едно кожно, мускулно, фасциално или муко - периостално ламбо представлява равнина, която се подчинява на принципите на Евклидовата геометрия. Всяка една оперативна интервенция се извършва в триизмерното пространство, при което равнината се огъва и деформира (стават валидни принципите на Неевклидовата геометрия), но все пак ламбото си остава равнина и като такава е необходимо да се фиксира в три точки. След това допълнителната адаптация на меките тъкани се извършва много по-лесно. Оптималното разстояние между отделните шевове в най-общия случай е 1.5 мм. при употребата на шевен материал с дебелина 4/0 или 5/0; при по-тънък шевен материал се получава още по-добър резултат при по-малко разстояние от един конец до друг.
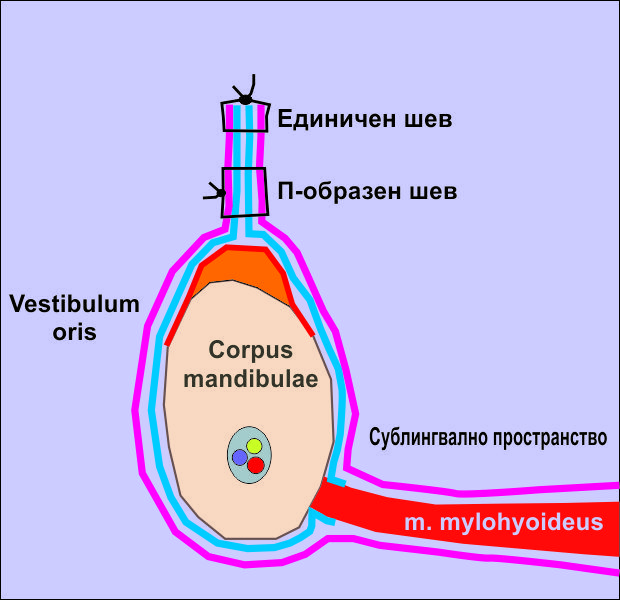
Двуслойният шев на меките тъкани намира често приложение при необходимост от добра изолация на подлежащата кост или на поставения костозаместващ материал. На горната схема областта на вертикалната аугментация на алвеоларния гребен е означена с оранжево. Същата техника на обшиване на меките тъкани намира приложение и при операции на бифосфонатна некроза, така че оранжевата зона би могла да бъде и некротичната кост, която подлежи на премахване. В областта на сублингвалното пространство над залавното място на милохиоидния мускул има голям резерв от меки тъкани, с които може да се осигури покриване на участъка от костта и обшиване с двуслоен шев - както е показано на схемата горе. Достатъчно е с разпатор да се повдигне меката тъкан и да се изтегли в посока вестибуларно; откъм букално и лабиално също е налице известна възможност за имобилизация на тъканите, но в много по-малка степен. След това се обшиват двете ламба с П-образен шев, който притиска периост срещу периост и това осигурява изключително бързо и сигурно срастване на двете ламба едно срещу друго - това е ключовият момент от цялата манипулация. Последне е единичният шев в зоната на разреза по билото на гребена, който адаптира двете ламба напълно; след 8 или 9 дни конците се премахват и дехисценции не се явяват.
Този метод на обшиване на меките тъкани е толкова сигурен, че ако се яви перфорация от подлежащите структури (титанови мрежи или екзостози), тя се проявява доста встрани, а не в зоната на съединяване на ламбата. Обикновено това се случва лингвално, тъй като там дебелината на меките тъкани е много по-малка. Това налага употребата на бариерни мембрани - резорбируеми или нерезорбируеми, като на горната схема мембраната е означена с яркочервено. Тя осигурява известно удебеляване на слоя от тъакни - около нея първоначално се формира празно пространство, изпълнено с хематом, а впоследствие плътен слой от фиброзна съединителна тъкан.
Епител
Съединителна тъкан
Периост
Заздравяване на рани
Обработка на меките тъкани